在人口出生率持续走低的今天,辅助生殖技术承载着无数家庭的生育希望。据统计,中国每年实施的辅助生殖周期数已超过百万,无数临床医生、胚胎师、护士奔波在各个环节——从门诊咨询、方案制定,到促排监测、取卵手术,再到胚胎培养、移植手术,最后是黄体支持与随访管理。每一步都关乎一个新生命能否来到这个世界。而随着大型语言模型技术的突破性发展,智能体——这种具备自主规划、记忆、工具调用和自我反思能力的智能系统——正在悄然改变医疗健康的版图。当这两股力量相遇,辅助生殖领域将迎来怎样的变革?
智能体:从概念到医疗实践
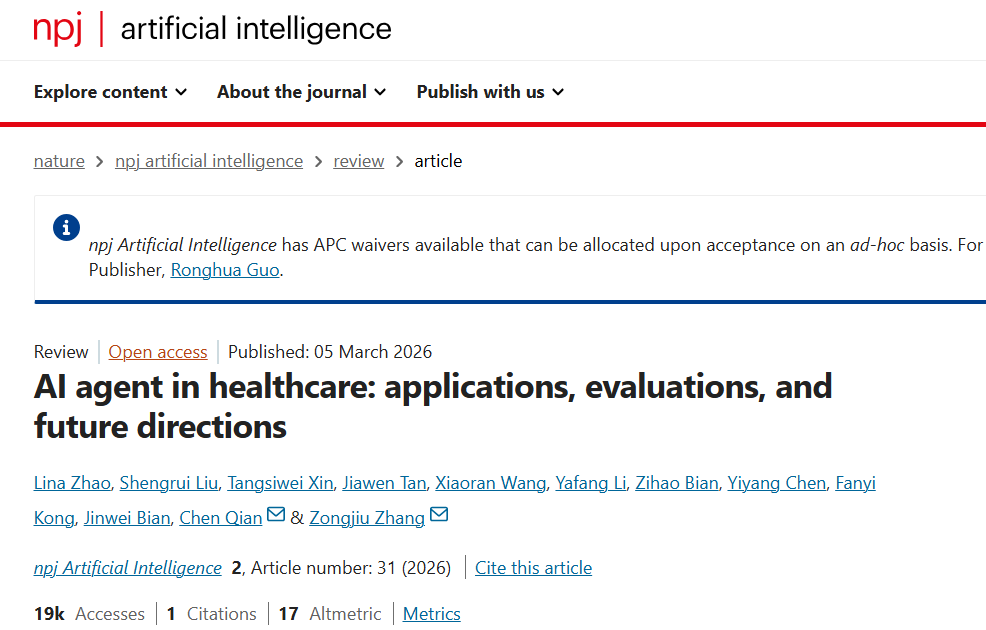
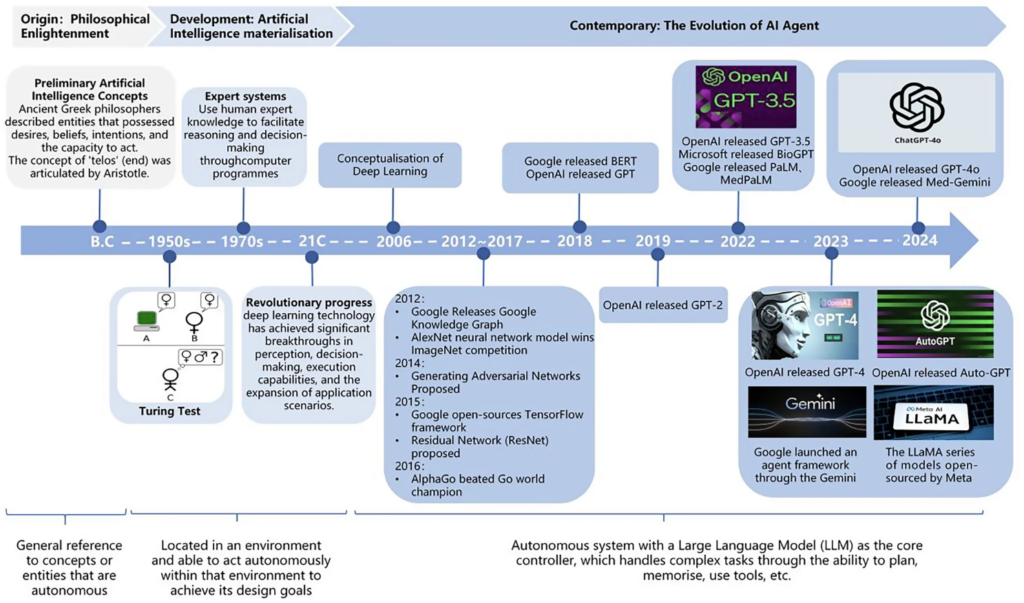
简言之,智能体是以大型语言模型为核心控制器的智能系统,能够自主规划任务、调用工具、与用户对话并持续优化。与传统AI的被动响应不同,它更像一位能主动思考的”数字同事”。一个完整的智能体应具备四大核心能力:规划能力——将复杂任务分解为可执行的步骤;记忆能力——保存和调用关键信息;工具调用能力——使用外部工具完成任务;自我反思能力——评估自身表现并持续改进。这四大能力的整合,使得智能体与传统AI工具产生了本质区别。它不仅能回答问题,更能主动发现问题、制定方案、调用资源、迭代优化。目前,智能体在医疗领域的应用已不罕见——CheXagent可自主解读影像并生成报告,MedAgents能通过多学科讨论迭代提升诊断准确性。这些案例表明,智能体已从概念走向医疗实践。
辅助生殖:智能体的新战场
临床环节:决策支持与手术协同
智能体在门诊中的核心价值在于”全流程记忆”与”主动关联”。它能记住患者此前的病史、上次就诊时的顾虑,在后续对话中主动回顾,这种跨时间追踪的能力,让每次沟通都建立在完整信息的基础上,而非重复询问。在促排监测中,智能体可能结合历史数据主动预测:”根据您这几天的激素变化趋势,卵泡发育略慢于预期,是否考虑调整剂量?”它不是等待提问,而是主动发现问题、提出建议。在手术协调中,智能体可统筹取卵和移植的时间安排,实时调用患者信息辅助术中决策,让医护从繁琐的协调工作中抽身。
实验室环节:培养决策与质量把控
智能体在实验室的核心价值在于”多源数据整合”与”主动规划”。当胚胎师面对多枚胚胎需要决策时,智能体能主动调用胚胎动力学参数、父母基因筛查结果、既往周期历史进行综合分析,生成结构化的优先级建议,并标注每条建议的依据。在质控环节,当某台培养箱出现轻微温控波动时,智能体不仅能及时预警,还能自动调取近期该培养箱的胚胎发育记录,评估潜在影响并给出建议。
服务与管理:患者陪伴与效率提升
智能体在患者服务中的核心价值是”主动陪伴”与”个性化响应”。当患者问”我明天要注意什么”,智能体能调取患者的用药方案、当下所处周期阶段、既往疑问记录,给出个性化提醒。它还能主动出击:在患者漏服药物后发消息询问;在一周没有更新时推送注意事项;当随访数据出现异常趋势时,主动提醒医生关注。这种从”被动响应”到”主动管理”的转变,让患者感受到的是持续的关怀而非冰冷的自动回复。
机遇与挑战
展望未来,智能体在辅助生殖全流程都有广阔的想象空间。在临床决策方面,智能体有望整合患者的基因检测结果、既往ART失败史、子宫内膜容受性检测等多维数据,为促排方案选择、移植时机决策提供更加个性化的建议;或将为复杂病例的多学科讨论提供结构化的支持,帮助生殖科、内分泌科、遗传科等不同专科快速整合信息、达成共识。在患者服务方面,智能体可实现从初诊到随访的全周期主动管理,在每个关键节点主动推送注意事项、追踪用药依从性、分析妊娠结局趋势,让患者感受到持续而个性化的关怀。在流程管理方面,智能体有望统筹协调门诊、手术室、实验室各环节的时间节点和资源配置,减少因信息不对称导致的等待和失误。在行业协作方面,智能体或可通过联邦学习等技术,让各家生殖中心的临床经验在保护隐私的前提下发挥作用,推动新技术、新方案的快速验证与推广。
然而,挑战同样不容忽视。首先是技术可靠性的问题——智能体可能产生”幻觉”,即生成看似合理但实际错误的信息,在促排方案建议、胚胎优先级判断等关键决策中,这是不可接受的。其次是数据打通的难题——辅助生殖涉及门诊、手术室、实验室多个独立系统,数据格式不统一、接口不互通的问题普遍存在,智能体要实现全流程协同,首先需要解决数据整合的基础设施问题。第三是隐私与安全——辅助生殖涉及配子、胚胎等高度敏感信息,在全流程应用场景下,数据泄露的风险和影响范围更大,对隐私保护的要求也更高。第四是临床接受度——智能体作为决策辅助的角色能否被临床医生、胚胎师、护士广泛认可,需要持续的科普、验证和信任建立过程。
结语
对于辅助生殖从业者而言,智能体不是威胁,而是强大的助手——它可以处理繁琐文书、提供决策参考、加速新人培训,让医护将更多精力投入最需要人文关怀的环节。在科技的赋能下,让每一个渴望新生命的家庭获得更专业、更温暖的辅助生殖服务——这或许是智能体带给我们最美好的期许。
